KAMPALA, OUGANDA — Nuit après nuit, Annet craint de contracter le VIH. La mère célibataire travaille au noir comme travailleuse du sexe depuis des années pour compléter ses revenus en tant que propriétaire d’un magasin de détail et subvenir aux besoins de sa jeune fille. La menace virale plane chaque fois qu’elle rencontre un client, en particulier si l’homme offre de payer plus pour renoncer à utiliser un préservatif – de l’argent qu’elle ne peut pas toujours se permettre de refuser.
Un après-midi de l’année dernière, l’amie d’Annet, une collègue travailleuse du sexe, a appelé, sa voix teintée d’excitation. Annet était assise dans son magasin, entourée de sacs à main, espérant son deuxième client de détail de la journée. Alors que son amie racontait un reportage qu’elle avait entendu à la radio en luganda, Annet sentit l’espoir monter en elle. « Finalement, se souvient-elle, il y avait un nouveau médicament de prévention du VIH, une meilleure option dont j’avais besoin. »
Les espoirs d’Annet reposaient sur le cabotégravir, un médicament injectable qui pourrait la protéger du virus qui cause le sida. Bien que d’autres médicaments puissent contrecarrer le virus avant et après l’exposition, ils nécessitent une prise de pilule continue. Une injection de cabotégravir dure deux mois, ce qui permettrait à Annet de se protéger plus facilement. (Elle a demandé à n’être identifiée que par son prénom pour éviter la stigmatisation et parce que le travail du sexe est illégal en Ouganda.)
Le cabotégravir a été testé avec succès chez des adultes dans sept pays d’Afrique subsaharienne, dont l’Ouganda, dans le cadre d’essais qui se sont terminés en 2020. L’Organisation mondiale de la santé l’a approuvé et les organismes de réglementation des États-Unis l’ont autorisé à être utilisé avec une ordonnance d’un médecin. Mais Annet n’arrive toujours pas à l’obtenir. Aucun Ougandais ne le peut. C’est parce que le médicament reste lié au processus réglementaire du pays.
Dans toute l’Afrique, l’approbation des médicaments prend souvent beaucoup plus de temps qu’aux États-Unis et en Europe. Le délai entre la première présentation d’un médicament et l’approbation finale aux États-Unis est généralement inférieur à un an. Dans certains pays d’Afrique australe, le même processus s’étend jusqu’à deux ans et demi pour les médicaments génériques, même s’ils sont des répliques de produits établis, selon une étude publiée dans Frontiers in Medicine, une revue médicale internationale. D’autres recherches suggèrent que les délais pourraient être encore plus longs. Les chercheurs blâment le manque de ressources et d’expertise des organismes de réglementation africains et l’incapacité à tirer parti des efforts d’autres agences.
Les retards peuvent priver les Africains de l’accès à des médicaments sûrs et abordables et mettre les groupes vulnérables en danger plus longtemps que nécessaire. Dans le cas du cabotégravir, le délai peut également entraver les objectifs ambitieux du gouvernement ougandais en matière de prévention du VIH – y compris la fin des nouvelles infections d’ici 2030 – car le médicament est l’une des meilleures perspectives d’arrêter la transmission dans les groupes à haut risque, tels que les travailleurs du sexe. « Le cabotégravir aiderait le pays à atteindre son objectif », explique Nelson Musoba, directeur général de la Commission ougandaise de lutte contre le sida.
En général, l’agence ougandaise d’examen des médicaments, l’Autorité nationale des médicaments, évalue les demandes dans les six mois suivant leur soumission, a déclaré le porte-parole Abias Rwamwiri. « Cependant, le processus d’approbation dépend en grande partie de la qualité de la soumission », dit-il. Le cabotégravir a été déposé il y a près d’un an, selon son fabricant, bien que l’autorité pharmaceutique ait refusé de le confirmer. « Les gens ont besoin de cette option, et des études ont prouvé qu’elle fonctionne », explique Shakirah Namwanje, responsable de la recherche politique et du plaidoyer au Réseau ougandais des organisations de lutte contre le sida, une organisation faîtière pour les groupes de la société civile. « Pourquoi ce retard pour l’approuver? »
***
Annet a tout essayé pour réduire son risque de contracter le VIH, mais les réalités économiques contrecarrent parfois ses efforts. Bien que le virus ne soit plus une condamnation à mort, presque toutes les personnes infectées doivent prendre plusieurs pilules chaque jour pour le reste de leur vie, de peur que le virus ne se multiplie, ne déchiquette leur système immunitaire et ne les rende vulnérables à des maladies graves comme le cancer. Tout le monde ne peut pas s’en tenir à ce régime ou supporter la stigmatisation que le virus porte encore en Ouganda, où même les personnes séropositives d’apparence saine sont rejetées comme des « cadavres ».



Annet est une petite femme de 20 ans; Alors qu’elle parle derrière le comptoir de sa boutique, elle jette ses mains ici et là et rit bruyamment. Elle dit qu’elle préfère utiliser des préservatifs pendant le travail du sexe, mais parfois elle cède – de nombreux clients sont prêts à payer le double pour des rapports sexuels non protégés. Par la suite, elle utilise une pilule connue généralement sous le nom de PPE, ou prophylaxie post-exposition. Si elle était infectée, le médicament pourrait essentiellement arrêter la marche du virus dans son corps. Toutefois, Annet doit commencer le médicament dans les 72 heures, continuer à le prendre pendant 28 jours et s’abstenir de rapports sexuels non protégés tout le temps. C’est de l’argent perdu et des factures impayées.
Relativement peu d’Ougandais utilisent des médicaments post-exposition, même s’ils sont gratuits dans les centres de santé gouvernementaux. La Dre Clemensia Nakabiito, chercheuse sur le VIH, blâme la « fatigue des pilules » – lorsque les gens arrêtent de prendre leurs médicaments parce qu’ils en ont marre de les prendre – et la honte culturelle entourant le virus. Un sort similaire a été réservé à la prophylaxie pré-exposition, connue sous le nom de PrEP, un médicament préventif contre le VIH disponible dans environ six douzaines de pays. Les Nations Unies espéraient que 3 millions de personnes prendraient des médicaments préventifs contre le VIH d’ici 2020, mais selon AVAC, une organisation de défense du VIH basée aux États-Unis, seulement 1 million l’était. (Annet ne l’utilise pas parce que, pour elle, il n’est pas facilement accessible.)
Entrez dans le cabotégravir. Un praticien de la santé pourrait administrer le médicament tous les deux mois par injection dans les fesses; Une patiente pouvait recevoir des injections aussi longtemps qu’elle en avait besoin. À partir de 2017, ViiV Healthcare, une société basée au Royaume-Uni, a mené des essais de médicaments en Afrique avec environ 3 000 participants, tous des femmes âgées de 18 à 45 ans. (ViiV a également effectué des essais sur d’autres continents.)
En Afrique subsaharienne, les femmes et les filles représentent 3 nouvelles infections à VIH sur 5. Les jeunes femmes sont particulièrement préoccupantes, car elles sont trois fois plus susceptibles que leurs pairs masculins d’être infectées. « La plupart des filles de ce groupe d’âge ne sont pas suffisamment habilitées pour encourager leurs partenaires sexuels à porter des préservatifs », explique Musoba, le responsable de la Commission sur le sida, « de sorte que le pouvoir est laissé aux hommes. »



Dans les essais, certains participants ont reçu une injection de cabotégravir, tandis que d’autres ont pris une pilule préventive. Dans le groupe du cabotégravir, le taux d’infection était inférieur de 88 %, selon les résultats publiés dans la revue médicale internationale The Lancet. Nakabiito, la chercheuse sur le VIH, a supervisé une équipe d’essai à Kampala, la capitale, qui était un effort conjoint de l’Université Makerere en Ouganda et de l’Université Johns Hopkins aux États-Unis. « Le cabotégravir offre une nouvelle option », dit-elle. « Cela vient également avec un certain niveau d’intimité, en particulier pour les femmes qui font partie des groupes les plus vulnérables, en particulier celles qui doivent demander la permission de leur conjoint pour se faire soigner. »
Sarah a 30 ans et est coincée dans un mariage malheureux; Seule, elle ne pouvait pas subvenir aux besoins financiers de ses enfants. Au fil des ans, elle a trouvé du réconfort dans les relations extraconjugales, mais elle craint qu’ils ne l’exposent – et, par extension, sa famille – au VIH. (Elle a demandé que seul son prénom soit utilisé parce que son mari n’est pas au courant des affaires.)
Sarah n’utilise pas de médicaments préventifs contre le VIH, de peur que son mari ne les découvre. Une fois, elle a reçu des pilules post-exposition après avoir eu des rapports sexuels non protégés, mais ne les a prises que pendant une semaine du mois recommandé. « J’étais stressée cette semaine-là », dit-elle. « J’étais très consciente de l’endroit où se trouvait tout le temps mon sac à main, m’assurant que mon mari qui cherchait parfois des stylos dans mon sac ne pouvait pas le trouver. »
L’accès aux injections de cabotégravir donnerait à Sarah – et à de nombreuses autres femmes – un degré sans précédent d’autodétermination sexuelle, un moyen de garantir leur sécurité sans l’adhésion d’un partenaire masculin. « J’aurais la liberté d’avoir des relations sexuelles comme je le veux et de ne pas m’inquiéter autant plus tard si j’avais contracté le virus ou non parce que je n’utilisais pas de préservatif », dit-elle.
***
Apporter n’importe quel médicament aux Annets et aux Sarahs d’Afrique n’est pas une tâche facile. La réglementation des médicaments sur le continent implique une mosaïque d’agences dont la qualité et les niveaux de ressources varient considérablement d’un pays à l’autre. Selon un article paru dans le Journal of Pharmaceutical Policy and Practice international, « seulement 7 % ont une capacité modérément développée et plus de 90 % ont une capacité minimale ou nulle » d’examiner les produits médicaux. Malgré cela, les pays ne tiennent souvent pas compte des décisions réglementaires de leurs voisins, ce qui fait double emploi et allonge le temps d’examen.
Les régulateurs africains sont bien versés dans l’évaluation des médicaments génériques, qui sont moins chers que les nouveaux médicaments et servent donc un objectif clé: augmenter l’offre de médicaments abordables du continent. Mais cela signifie également que les organismes de réglementation sont moins expérimentés dans l’évaluation de nouveaux produits, indique l’article de la revue, ce qui peut maintenir les médicaments innovants, tels que le cabotégravir, hors marché plus longtemps que nécessaire.


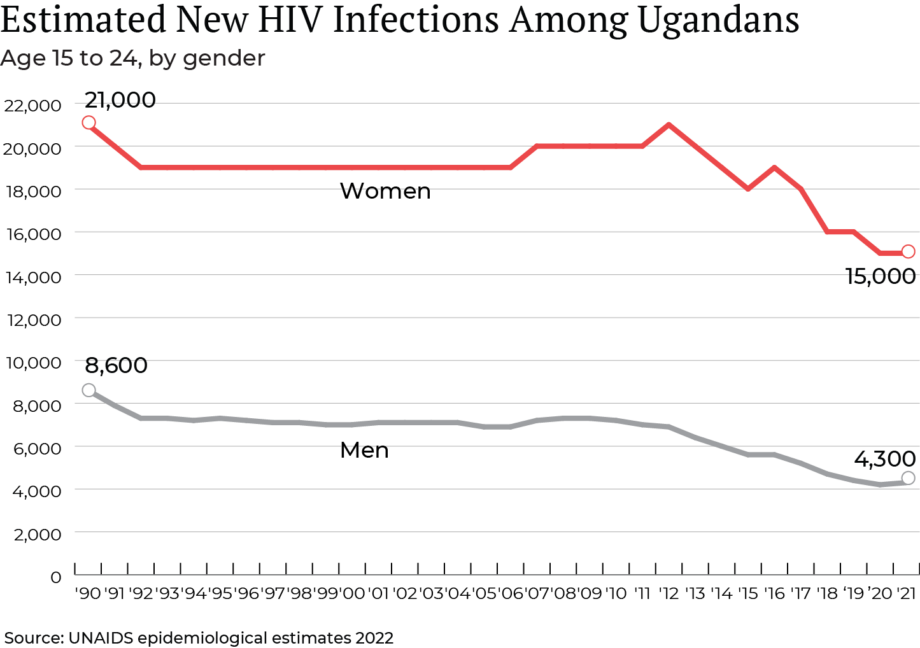
En 2020, selon l’Organisation mondiale de la santé, l’Afrique abritait environ 11% de la population mondiale. mais 60 % des personnes vivant avec le VIH ou le sida. Pour étouffer le virus, les pays doivent travailler ensemble, déclare Charles Brown, directeur exécutif de Preventive Care International, une organisation non gouvernementale ougandaise qui se concentre sur le VIH. « Cela pourrait accroître la capacité des autorités réglementaires nationales et pourrait certainement accélérer le processus d’approbation des médicaments en Afrique. » C’est également le raisonnement qui sous-tend les efforts déployés par l’Union africaine, une alliance de pays, pour rationaliser l’approbation des médicaments.
Ces dernières années, le syndicat a jeté les bases d’une Agence africaine des médicaments, un organisme de réglementation des produits médicaux à l’échelle du continent. L’AMA ne remplace pas les régulateurs spécifiques à chaque pays. Au contraire, il coordonnerait leurs efforts, un peu comme l’Agence européenne des médicaments le fait pour ses États membres. Cependant, l’Union africaine a eu du mal à obtenir l’adhésion des gouvernements. Sur plus de 50 pays, moins de la moitié ont ratifié le traité AMA. L’Ouganda y a adhéré en 2021.
En novembre, ViiV Healthcare avait soumis des demandes de commercialisation du cabotégravir à plus d’une douzaine d’organismes de réglementation dans le monde, y compris celui de l’Ouganda. Seuls quatre avaient accordé leur approbation. Cependant, même l’approbation ne garantit pas un accès généralisé. Il n’existe pas de version générique du cabotégravir et, aux États-Unis, le médicament coûte 3 700 $ la dose, selon un éditorial de la revue scientifique internationale Nature. Cela représente 22 200 dollars par an, soit plus de 35 fois le salaire moyen de l’Ougandais.
ViiV a promis dans un communiqué de vendre le cabotégravir à un « prix sans but lucratif » en Afrique subsaharienne, mais on ne sait pas ce que cela pourrait être, ni si les gouvernements couvriraient la totalité des coûts. Selon Mitchell Warren, directeur exécutif de l’AVAC, il s’agit d’un scénario, où une collaboration à l’échelle du continent pourrait améliorer la disponibilité des médicaments. « Si les pays se rassemblent, alors il y a un volume élevé et plus de pouvoir d’achat », dit-il.
Quant à Annet, elle s’en tient à des précautions usées. Elle a une liste de clients réguliers en qui elle a confiance, mais si elle passe une semaine sans rendez-vous, elle descend dans la rue pour trouver de nouveaux prospects. Elle dit : « Ceux qui ont l’air malades, qui ont les lèvres rouges, des plaies sur le corps – en particulier les lèvres – de petits furoncles sur le visage et d’autres façons maladives, je ne les prendrai pas parce que je pense qu’ils sont séropositifs et qu’ils ne prennent pas de médicaments. » Ce n’est pas une option infaillible, mais c’est l’option qu’elle a.
